Giỏ hàng
0
Giới thiệu chung
Hình 1 dưới đây cho biết cấu trúc cơ bản của mắt:
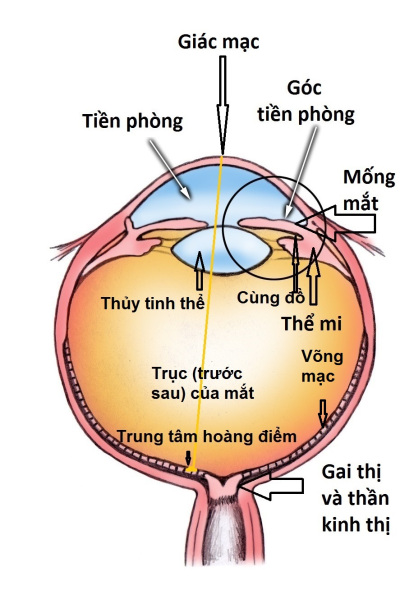
Hình 1. Cấu trúc của mắt Bình thường 96% của chúng ta có CHIỀU DÀI TRỤC TRƯỚC SAU CỦA MẮT (eye’s axial length, từ trung tâm mặt trước của giác mạc (cornea) tới trung tâm hoàng điểm (fovea = trung tâm của trung tâm võng mạc) vào khoảng 21 – 25.5 mm, trong đó 60% chúng ta có chiều dài từ 22.5 – 24.5 mm. Chiều dài trục bình thường, cộng với độ cong đồng đều của giác mạc là hai yếu tố quan trọng giúp cho ánh sáng hội tụ tốt ở võng mạc (retina), làm cho chúng ta có thể nhìn rõ và nhận biết vật thể và màu sắc xung quanh. Giác mạc bao gồm 3 lớp là lớp biểu mô (epithelium) ở ngoài cùng, nhu mô (stroma) ở giữa và nội mô (endothelium) ở trong cùng.
Những bất thường về chiều dài trục mắt và độ cong của giác mạc sẽ dẫn tới tật khúc xạ. Tật khúc xạ mắt được chia làm 3 loại chính: cận thị (myopia/nearsighted, viễn thị (hyperopia/farsighted) và loạn thị (astigmatism).
CẬN THỊ LÀ tật khúc xạ trong đó CHIỀU DÀI TRỤC TRƯỚC SAU CỦA MẮT DÀI HƠN BÌNH THƯỜNG. Hệ quả là ánh sáng thay vì hội tụ vào hoàng điểm sẽ hội tụ ở phía trước võng mạc nên nhìn gần rõ hơn nhìn xa.
VIỄN THỊ NGƯỢC LẠI được dùng để chỉ tật khúc xạ gây ra do mắt có CHIỀU DÀI TRỤC NGẮN HƠN BÌNH THƯỜNG, do đó ánh sáng hội tụ phía sau võng mạc, hệ quả là nhìn xa tốt hơn nhìn gần.
LOẠN THỊ dùng để chỉ MẮT CÓ ĐỘ CONG GIÁC MẠC KHÔNG ĐỒNG ĐỀU, dẫn tới chúng ta có nhiều hơn một điểm hội tụ ở võng mạc, dẫn tới ánh sáng hội tụ không tập trung ở hoàng điểm và hệ quả là không nhìn rõ:
Từ cuối những năm 80 cho tới nay, nhiều phương pháp điều trị tật khúc xạ bằng excimer laser được đưa ra thị trường. Đây là một loại laser cực tím gồm những sung ngắn (độ dài sóng laser = 193 nm, 1 nano mét = 1/tỷ mét hay 10-9m) trong khoảng vài nano giây (1 nano giây = 1/tỷ giây hay 10-9s), với cường độ rất lớn. Năng lượng tạo ra bởi excimer (hay excited dimer) laser được sản sinh bởi mối liên kết dimer (mối liên kết giữa hai atom) giữa argon và fluorid hình thành khi 2 khí này được bơm bằng những sung ngắn, trong môi trường điện thế cao trong một ống dẫn. Năng lượng này có khả năng làm bay hơi nhu mô mà không sinh nhiệt. Những thay đổi nhu mô giác mạc tạo ra bởi excimer laser bao gồm GIẢM Độ CONG CỦA GIÁC MẠC (chuyển điểm hội tụ ánh sáng về phía sau) để ĐIỀU TRỊ CẬN THỊ, hoặc TĂNG Độ CONG CỦA GIÁC MẠC (chuyển điểm hội tụ ánh sáng về phía trước) để ĐIỀU TRỊ VIỄN THỊ, hoặc làm GIÁC MẠC CONG ĐỀU CÂN XỨNG để ĐIỀU TRỊ LOẠN THỊ. VỚI KỸ THUẬT TIỀN SÓNG (WAVEFRONT), những biến dạng về cấu trúc phức tạp của giác mạc được định dạng và được tính toán vào quá trình laser, nhờ đó cho kết quả khúc xạ sau laser chính xác theo ý muốn của bác sỹ hơn so với các phương pháp xác định cổ điển.
Những phương pháp laser thường thấy là: PHOTOREFRACTIVE KERATECTOMY (PRK, TẠM DỊCH LÀ THAY ĐỔI KHÚC XẠ CẮT BỎ BIỂU MÔ GIÁC MẠC),
phương pháp LASER-ASSISTED IN-SITU KERATOMILEUSIS (LASIK, TẠM DỊCH LÀ THAY ĐỔI KHÚC XẠ ĐỊNH HÌNH NHU MÔ GIÁC MẠC) and LASER-ASSISTED SUB-EPITHELIAL KERATECTOMY, còn gọi là LASER EPITHELIAL KERATOMILEUSIS, (LASEK, TẠM DỊCH LÀ THAY ĐỔI KHÚC XẠ ĐỊNH HÌNH GIÁC MẠC VẠT DƯỚI BIỂU MÔ). Cùng với những phương pháp thay đổi khúc xạ bằng laser, những phương pháp CẤY THỦY TINH THỂ NHÂN TẠO NỘI NHÃN (KHI THỦY TINH THỂ CỦA BẠN VẪN CÒN, PHAKIC INTRAOCULAR LENS, PIOLS) được đưa vào ứng dụng rộng rãi. Có nhiều loại thủy tinh thể nhân tạo được sử dụng cho mục đích này nhưng tựu chung có 2 loại phổ biến:
1. PIOLS CỐ ĐỊNH VÀO MỐNG MẮT (IRIS-FIXED PIOLS, như Artisan/Verisyse hoặc Artiflex (có thể gập và tự mở) models), hoặc
2. PIOLS HỖ TRỢ BỞI RÃNH MỐNG MẮT – THỂ MI (SULCUS-SUPPORTED PIOLS, như Visian Implantable Collamer Lens (ICL)). Trong trường hợp này PIOL sẽ nằm ở giữa bề mặt trước thủy tinh thể và mặt sau của mống mắt của bạn). Tuy kỹ thuật có khác nhau nhưng những phương pháp này đều cùng chung mục đích là thay đổi độ cấu trúc của mắt (cụ thể là cấu trúc của giác mạc như các phương pháp laser, hoặc cấy thêm thủy tinh thể vào mắt như pIOLs), nhằm thay đổi khúc xạ của mắt, loại bỏ sự phụ thuộc vào kính hay kính áp tròng. Bài này có mục đích là nhằm trả lời những câu hỏi thường gặp nhất, giúp mọi người có được quyết định đúng đắn cho bản thân và người nhà.
Những phương pháp phức tạp trên được tiến hành như thế nào?
Điều trị tật khúc xạ bằng laser:
Phương pháp thay đổi khúc xạ cắt bỏ biểu mô giác mạc (PRK): trong phương pháp này, biểu mô giác mạc được loại bỏ (thường là bằng alcohol 20%). Kế tiếp, excimer laser được sử dụng làm thay đổi cấu trúc nhu mô giác mạc, do đó thay đổi độ khúc xạ của mắt. Sau khi thủ thuật hoàn tất, mắt bạn sẽ được bảo vệ bởi kính áp củng mạc (scleral lens) và bạn sẽ được dùng thuốc nhỏ mắt chống viêm và nhiễm trùng. Lớp biểu mô của giác mạc sẽ tự tái tạo sau một thời gian: Phương pháp thay đổi khúc xạ định hình nhu mô giác mạc (LASIK): trong phương pháp này một vạt giác mạc (khoảng 100 – 180 micron (µm), 1 µm = 1/1000 mm ) được cắt không hoàn toàn để lộ lớp nhu mô trước khi excimer laser được sử dụng như đã mô tả ở trên. Tiếp đó vạt giác mạc được đưa trở lại vị trí cũ. Như vậy với phương pháp này bạn luôn có sẹo quanh biểu mô giác mạc và vạt giác mạc luôn là điểm yếu của mắt bạn sau này:
http://www.youtube.com/watch?v=Bb8bnjnEM00
Phương pháp thay đổi khúc xạ định hình giác mạc vạt dưới biểu mô (LASEK): phương pháp này tương tự với LASIK nhưng vạt được tạo ra là vạt biểu mô (như vậy mỏng hơn so với LASIK). Trên thực tế, nhiều trường hợp do vạt biểu mô tạo ra quá mỏng và có thể bị tổn thương trong quá trình tiến hành thủ thuật, nhiều trường hợp phẫu thuật viên phải loại bỏ vạt biểu mô và phương pháp này trở nên PRK.
Những năm gần đây một vài phương pháp khác cũng đã xuất hiện (như epi-LASIK hay femtosecond laser intrastromal vision correction), tuy nhiên để giảm tính phức tạp cho bài viết nên tôi không đề cập tới những phương pháp ít phổ biến hơn này.
Điều trị tật khúc xạ bằng thủy tinh thể nhân tạo nội nhãn:
PIOLs gắn mống mắt:điểm cơ bản là thông qua vết mổ chính ở 12h, PIOL được đưa vào trong mắt và qua 2 vết mổ nhỏ ở 2 bên rìa giác mạc, càng (giống như càng cua) của PIOL sẽ được gắn vào mống mắt:
http://www.youtube.com/watch?v=L8AuDOY1qY0 PIOLs
hỗ trợ bởi rãnh mống mắt-thể mi (Visian ICL): điểm cơ bản là ICL được đưa vào mắt qua vết mổ chính ở 12 h và thông qua 2 vết mổ phụ, các chân của ICL sẽ được đưa vào rãnh tạo bởi mống mắt và thể mi:
Bs của bạn có thể laser mống mắt chu biên trước mổ, hoặc cắt mống mắt chu biên (tạo một lỗ ở rìa mống mắt để thủy dịch được lưu thông từ sau mống mắt ra trước mống mắt) trong thời gian mổ để tránh nguy cơ bị cao nhãn áp hậu phẫu.
Những ai có thể là đối tượng mổ thay đổi khúc xạ bằng laser?
Chỉ nên quyết định mổ laser khi bạn đáp ứng được tất cả các điều kiện dưới đây (sử dụng nó như checklist của mình và đừng thỏa hiệp với bất cứ tiêu chuẩn nào):
1. Những người 18 tuổi trở lên tới ? tuổi. Sau 40 tuổi vấn đề sẽ trở nên phức tạp do lão thị (presbyopy, tức là giảm khả năng hội tụ khi nhìn vật ở gần do tuổi tác), tuy phương pháp monovision (tức là mắt trội được laser cho nhìn xa sẽ được định trở thành 0 D, và mắt kia được nhắm khoảng – 1,5 tới – 1, 75 D cho nhìn gần) có được đưa ra như là một giải pháp nhưng theo tôi thì nếu bạn cần độ sâu của hình ảnh, monovision sẽ gây thất vọng. Thêm vào đó ở lứa tuổi cao hơn sẽ có nguy cơ cườm/đục thủy tinh thể, nguy cơ khô mắt cao hơn, làm cho việc điều trị trở nên phức tạp hơn.
2. Không có tiền sử về các bệnh mắt khác như khô mắt, cao nhãn áp (kể cả thứ cấp do dùng corticosteroids)/glaucoma, giác mạc hình chóp (keratoconus), các bệnh collegen dẫn tới loét hoặc thoái hóa giác mạc, và các bệnh dị ứng ở mắt (tăng nguy cơ khô mắt hậu phẫu), hay tiền sử herpes giác mạc.
3. Không có tiền sử các bệnh toàn thân như đái tháo đường, hoặc bệnh viêm khớp dạng thấp (rheumatoid arthritis), không sử dụng thuốc có khả năng làm giảm khả năng lành vết thương như sử dụng corticosteroids, retinoic acid.
Các thông số của mắt:
Độ khúc xạ tương đối ổn định trong vòng 2 năm qua và thị lực không dưới 20/40,
độ loạn thị trong giới hạn cho phép của thủ thuật (với PRK, LASIK và LASEK là + 4D tới – 8 D và loạn thị tới 6D) theo Hiệp Hội Nhãn Khoa Hà Lan, ở Mỹ giới hạn độ cận có thể lên tới – 14D, và giới hạn độ loạn thị chỉ tới 4D.
độ dày giác mạc còn lại sau điều trị > 250 µm (kiểm tra lại kết quả đo độ dày giác mạc với bs của bạn) vì nếu độ dày giác mạc còn lại sau điều trị ; 250 µm bạn sẽ có nguy cơ bị biến chứng lồi giác mạc (corneal ectasia), và
không có các bất thường khác khi thăm khám mắt, đặc biệt là không có biểu hiện khô mắt (kiểm tra Tear Break Up Time (min 10 sec), Schirmer’s (test min 15 mm). Đừng thỏa hiệp tiêu chuẩn này, tránh cho cuộc sống của bạn sau laser sẽ bị đảo lộn hoàn toàn.
Có kỳ vọng đúng đắn về mục đích điều trị (là có một thị lực tương đối 20/40 tới 20/20 không cần kính), và nhận thức rõ được nguy cơ biến chứng của thủ thuật (xem phần biến chứng ở dưới). ĐIỀU TRỊ LASER KHÔNG PHÙ HỢP VỚI NHỮNG NGƯỜI CẦN ĐỘ CÓ THỊ LỰC CHÍNH XÁC TUYỆT ĐỐI CAO (SUPER VISION) NHƯ LÀM VIỆC VỚI KÍNH HIỂN VI/KÍNH LÚP, ĐIỀU KHIỂN KHÔNG LƯU HAY PHI CÔNG, V.V…
Không có thai trong giai đoạn điều trị.
Những ai có thể là đối tượng mổ thay đổi khúc xạ bằng thủy tinh nhân tạo nội nhãn?
Thường các PIOLs được thiết kế để điều chỉnh mắt có độ cận từ -3,0 D tới – 23,5 D (ở Mỹ giới hạn tới – 20D) và độ loạn tới 2,5 D, khi độ sâu tiền phòng (anterior chamber depth, ACD) không dưới 3,0 mm (kiểm tra kết quả này với bs của bạn) và không có các yếu tố chống chỉ định khác tương tự như laser, và không có tiền sử mổ mắt.
Tôi nên chọn phương pháp nào là tốt nhất?
Mỗi một phương pháp điều trị có những ưu và nhược điểm nhất định. Phương pháp PRK chẳng hạn có ưu điểm là tránh được các biến chứng liên quan tới vạt giác mạc (như trong trường hợp LASIK) hay vạt biểu mô giác mạc (như trong trường hợp LASEK), và có tỷ lệ khô mắt thấp hơn, nhưng gây đau hậu phẫu và có thời gian lành hậu phẫu kéo dài hơn so với LASIK hoặc LASEK, do đó tỷ lệ hài lòng với PRK thường thấp hơn so với LASIK/LASEK. Phương pháp cấy thủy tinh nhân tạo nội nhãn có ưu điểm là thường không gây khó chịu, khô mắt sau mổ nhưng lại có tác động về làm giảm tế bào nội mô của giác mạc (lớp trong cùng của giác mạc). Vì lớp này có vai trò quan trọng trong việc giữ cho giác mạc trong và đều nên những tác động lâu dài của phương pháp điều trị này tới thị lực vẫn là câu hỏi được đặt ra cho tương lai.
Những biến chứng gì có thể xảy ra?
Biến chứng thường gặp sau mổ laser bao gồm:
Khô mắt: 60-70% người mổ LASIK có biểu hiện khô mắt ở những mức độ khác nhau, nếu kéo dài sẽ ảnh hưởng tới không ít đời sống hàng ngày sau mổ. Tuyệt đối không chọn mổ laser nếu bạn có biểu hiện khô mắt!!!
Viêm giác mạc nhiễm trùng và các dạng viêm giác mạc khác: gặp không nhiều nhưng nếu xảy ra là những biến chứng nguy hiểm tới thị lực.
Tật khúc xạ tồn tại (overcorrection or undercorrection): khoảng 10.5% bệnh nhân LASIK cần điều trị lại vì lý do này hoặc do đục/sẹo giác mạc.
Nhìn lóa (glare, halos, or starbust) do đục hay sẹo giác mạc.
Biến chứng lồi giác mạc.
Các biến chứng liên quan tới vạt giác mạc như thủng vạt giác mạc (button hole defect), lệch vạt giác mạc (flap decentration), v.v…
Bong màng sau dịch kính, bong võng mạc và lỗ hoàng điểm (ít xảy ra)
Thiên đầu thống hay glôcôm thứ phát do sử dụng steroids kéo dài trong điều trị biến chứng sau LASIK như trong trường hợp viêm vạt cắt lan tỏa kéo dài “Diffuse lamellar keratitis”: http://www.jcrsjournal.org/article/S0886-3350%2800%2900382-5/abstract
Các biến chứng thường gặp của sau cấy thủy tinh thể nhân tạo nội nhãn bao gồm:
Nhiễm trùng nội nhãn.
Cao nhãn áp.
Nhìn lóa.
Đục thủy tinh thể, đặc biệt là ICL (1% tới 2% trường hợp).
Giảm số lượng tế bào nội mô giác mạc: khoảng 1,8%/năm.
Bong màng sau dịch kính, bong võng mạc và những biến chứng võng mạc khác (hiếm).
Tôi cần chú ý những gì trong những ngày đầu sau điều trị?
Sử dụng thuốc theo chỉ định của bác sỹ,
Tránh bưng bê vật nặng, cúi xuống trong 2 tuần,
Tuyệt đối tránh dụi mắt,
Sử dụng miếng che mắt bằng nhựa ban ngày (nếu không có kính), và khi đi ngủ (tránh tình cờ dụi mắt khi ngủ) trong 2 tuần,
Không bơi, không sử dụng make-up và không lái xe hơi trong 2 tuần.
Không quên hẹn kiểm tra hậu phẫu với bác sỹ
Tôi đã được điều trị laser hoặc pIOLs, tại sao lúc đầu tôi có thể nhìn rõ không cần kính, bây giờ tôi lại cần phải đeo kính mới có thể nhìn rõ được?
Cũng như cơ thể, độ khúc xạ của mắt thay đổi theo thời gian. Thêm vào đó có thể là tác dụng của lão hóa mắt ở lứa tuổi sau 40, hoặc thay đổi khúc xạ mắt do những yếu tố khác như bệnh tiểu đường mới phát hiện, bệnh đục thủy tinh thể dẫn tới “cận hóa hay myopisation” mắt, v.v… Tóm lại nhiều phương pháp điều trị tật khúc xạ đã và đang được phát triển mở ra tiềm năng điều trị các tật khúc xạ như cận thị, viễn thị và/hoặc loạn thị. Có một kỳ vọng đúng đắn và nhận biết được những nguy cơ tiềm ẩn của các phương pháp điều trị này là điều cực kỳ quan trọng để có được một quyết định đúng đắn cho bản thân bạn.Chúc thành công!
Tài liệu tham khảo:
– Consensus Refractiechirurgie, Dutch Ophthalmology Association, http://www.oogheelkunde.org/uploads/Do/0O/Do0OYjkWSFxR7ZC01tmQjw/ConsensusRC2013.pdf. – Basic and Clinical Science Course, Refractive Surgery, Chapter 1, 3, 6 and 8; American Academy of Ophthalmology, 2009-2010. – Oxford Handbook of Ophthalmology, second edition, Chapter 19, Oxford University Press, 2009.
– Lasik for Myopia: The Risks to the Retina http://www.revophth.com/content/d/features/i/1214/c/22877/. – http://www.geteyesmart.org/eyesmart/glasses-contacts-lasik/upload/LASIK-patient-guide.pdf.








